La salud periodontal se está revelando como clave para reducir el riesgo de una COVID-19 severa en caso de infección, según varios estudios. Unas encías sanas reducen el riesgo de ventilación mecánica de los pacientes con la enfermedad. El objetivo es conseguir una boca sin periodontitis.
La periodontitis intensifica la insuficiencia respiratoria de la COVID-19
Ya era bien sabido que la periodontitis favorece el desarrollo de la diabetes y de problemas cardiovasculares. Éstas son condiciones que, a su vez, empeoran el pronóstico de la patología causada por el coronavirus SARS-CoV-2. Ahora, con la pandemia, hemos aprendido que una fuerte infección de las encías puede tener un impacto directo. Y es que la enfermedad periodontal agrava las complicaciones respiratorias asociadas a la COVID-19.
Un solo dato da idea de cómo el mal estado de las encías puede agudizar el daño del sistema respiratorio de los pacientes hospitalizados con COVID-19. Según una investigación alemana, los niveles aumentados de la citoquina IL-6, muy presente en la periodontitis, multiplica por 22 el riesgo de ventilación mecánica en estos pacientes.
De manera que tratamientos orales y una buena higiene oral podrían disminuir la severidad de la enfermedad.
Como pasa con todo lo relacionado con la nueva patología, todavía nos falta por conocer muchas cosas sobre los nexos entre enfermedad periodontal y complicaciones respiratorias de la COVID-19. Así, investigadores de todo el planeta están poniendo el foco en esos vínculos. Persiguen dar respuesta, a través de la salud bucodental, al reto que plantea el coronavirus.

La cavidad oral es la principal vía de transmisión del coronavirus. Por ello se aconseja una buena limpieza dental y el empleo de colutorios con CPC para reducir la carga viral.
La COVID-19 pone en valor la higiene y el cuidado de la boca
La COVID-19 tiene una dimensión de enfermedad sistémica, es decir, puede afectar a todo el organismo. Esa realidad dificulta su abordaje. Además, esta patología preocupa por las secuelas que pueda dejar, de forma especial en los pacientes más graves.
Profesionales de la salud de muchas disciplinas se han involucrado en el estudio y en la práctica clínica de una patología novedosa. Sin duda, se trata de todo un desafío para la salud de las personas y para los sistemas públicos de salud.
Los odontólogos también están siendo protagonistas. El motivo es la conexión entre boca y problemas respiratorios de la COVID-19.
Enumeramos los factores que explican la relación entre COVID-19 y salud bucodental.
Capacidad de infección
- La cavidad oral es la ruta principal de transmisión del coronavirus.
- La garganta parece ser determinante para la replicación del coronavirus justo después de la infección.
- Las glándulas salivales hospedan el virus.
- La saliva es muy infecciosa.
Por todo esto, una higiene oral persistente, el cepillado y el uso habitual de colutorios, ayudan a reducir la capacidad de contagiar a otras personas.
Peor evolución de la COVID-19
- El mal estado de las encías puede causar problemas respiratorios y agravar la situación médica de los pacientes con COVID-19.
- La periodontitis puede abrir la puerta a enfermedades cardiovasculares y a la diabetes. Y estas patologías, a su vez, pueden acentuar las complicaciones relacionadas con la COVID-19.
Estamos aprendiendo la lección de que, con esta nueva enfermedad, aún hay más motivos para cuidarnos la boca. Por si una boca sana no fuese un argumento suficientemente poderoso, ahora está en juego la salud pública y la evolución a versiones graves de la patología. Además, la sanidad pública también está soportando una enorme tensión. La sociedad necesita menores tasas de transmisión del virus.

La periodontitis eleva el riesgo de complicaciones respiratorias en caso de desarrollarse la COVID-19.
La conexión entre la boca y la COVID-19
Crece la literatura científica sobre la relación entre la salud bucodental y la evolución de la COVID-19.
Los investigadores ya habían demostrado que la periodontitis puede causar y agravar problemas respiratorios. Ahora están determinando de qué manera una encía deteriorada y una boca con exceso de bacterias patógenas pueden influir en las complicaciones respiratorias propias de la COVID-19. Todas estas complicaciones pueden desembocar en el Síndrome Respiratorio Agudo Severo (SARS, en las siglas en inglés) o en neumonía.
Relación entre periodontitis y problemas respiratorios
El vínculo entre periodontitis y complicaciones respiratorias hace tiempo que está claro. Con la enfermedad periodontal, sea gingivitis o la más lesiva periodontitis, se eleva el riesgo de sufrir enfermedades respiratorias. Pueden ser infecciosas, como neumonía y bronquitis, o patologías pulmonares como la Enfermedad Pulmonar Obstructiva Crónica (EPOC).
Está probado que una infección profunda de la encía trae consigo más riesgo de complicaciones respiratorias. Asimismo, aumenta la tasa de mortalidad en pacientes hospitalizados por EPOC, neumonía y asma.
Hay trabajos de investigación sobre neumonía, anteriores a la pandemia, que muestran menores tasas de infección y de mortalidad a partir del control de la placa dental. Hallazgos de este tipo sugieren que el cuidado de la boca puede jugar un papel destacado en los daños causados por el coronavirus.
Más allá de la evidencia empírica, la conexión entre boca y sistema respiratorio tiene lógica. Y es que la cavidad oral, donde tiene lugar la enfermedad periodontal, enlaza con el tracto respiratorio, que es donde se desarrollan las afecciones respiratorias.
Menos bacterias en la boca y menos inflamación: COVID-19 sin tanto daño respiratorio
Un metaestudio (trabajo que analiza otras investigaciones) publicado en la edición de octubre de la publicación odontológica Journal of the California Dental Association apuntala la relación entre encías sanas y un menor riesgo de una COVID-19 grave. La investigación se titula The Mouth-COVID Connection (La conexión Boca-COVID).
El estudio concluye que los procedimientos de higiene oral y los tratamientos odontológicos y periodontales son decisivos frente a la enfermedad. Y es que higiene bucal y tratamientos tienen dos grandes impactos, en la boca y en el organismo, que dificultan la progresión hacia síntomas respiratorios que requieran oxigenación artificial.
- Baja la carga bacteriana oral. Las bacterias patógenas pueden pasar de la boca a los pulmones, con el peligro que ello supone.
- Se mitiga la respuesta inflamatoria sistémica. La periodontitis se relaciona con una reacción exagerada del organismo para atajar la infección.
Con menos bacterias y con menos inflamación, baja la severidad y el riesgo de problemas respiratorios concurrentes con la COVID-19.
La periodontitis contribuye a la mala evolución hacia SARS y neumonía
El coronavirus se ensaña de forma especial con los pulmones. Los receptores ACE2, a los que se engancha el virus SARS-CoV-2, se hallan en la mayoría de las células de los alveolos pulmonares.
Como resultado, un 20% de los pacientes de COVID-19 desarrollan complicaciones respiratorias serias que pueden culminar en el Síndrome Respiratorio Agudo Severo (SARS, en las siglas en inglés). De ahí la importancia de las Unidades de Cuidados Intensivos (UCI) y de la ventilación mecánica.
El SARS y la neumonía provocada por la COVID-19 son las principales causas de mortalidad en pacientes con la COVID-19.
Ya de por sí, la periodontitis es sinónimo de dificultades respiratorias y de inflamación (reacción inmune a una infección) sistémica. Por eso periodontitis y COVID-19 son una mala combinación. Y es que el deterioro de las encías podría amplificar la respuesta inmune desorbitada de los casos más graves.
Por tanto, si devolvemos la salud a las encías, estamos neutralizando un factor que complica la COVID-19. Para conseguirlo, necesitamos la intervención del odontólogo. Y, por supuesto, el compromiso del paciente en llevar una buena higiene oral.
¿Qué mecanismos explican la relación entre periodontitis y COVID-19?
Los autores del estudio La conexión Boca-COVID señalan un vínculo entre periodontitis, altos niveles de citoquina IL-6 (respuesta inflamatoria desatada) y COVID-19.
«Los posibles mecanismos tras este vínculo», explican, «incluyen la inflamación sistémica, la carga bacteriana, la disbiosis del intestino [se modifica la microbiota] y [una alteración de] la función endotelial».
Inflamación sistémica
La inflamación periodontal puede desencadenar la produción de citoquinas IL-6, que se pueden propagar por todo el organismo. Así, se han encontrado altos niveles de IL-6 en tejidos periodontales, saliva, fluidos gingivales y suero de pacientes con periodontitis.
Una vez en la sangre, las IL-6 pueden afectar órganos y tejidos distantes como los pulmones. De este modo se puede contribuir a la inflamación de los tejidos respiratorios.
Por otro lado, la diseminación de patógenos orales a través de la sangre puede estimular la producción de IL-6 y otros mediadores proinflamatorios.
Carga bacteriana
Hay cuatro vías a través de las cuales las bacterias patógenas orales (asociadas a la periodontitis) pueden provocar enfermedades respiratorias.
- Aspiración de secreciones desde la orofaringe (parte bucal de la faringe) hasta las vías respiratorias superiores e inferiores.
- Enzimas generadas por la enfermedad periodontal pueden alterar la superficie del epitelio respiratorio. Así se facilita la adherencia de patógenos respiratorios.
- Enzimas hidrolíticas producidas por la enfermedad periodontal pueden deteriorar las proteínas salivales en las superficies bacterianas. De este modo facilitan la adherencia de los patógenos a la mucosa.
- La citoquinas pueden modular la adhesión de patógenos al epitelio pulmonar.
La supresión de bacterias aspiradas por el sistema inmune se pone difícil en los pacientes intubados. La intubación y la ventilación mecánica disminuyen la eliminación de las secreciones orales. La consecuencia es un aumento de la carga bacteriana y del riesgo de neumonía.
Disbiosis intestinal
Investigaciones recientes apuntan que las bacterias o patógenos periodontales, tragadas a través de la saliva, pueden originar una disbiosis intestinal. Una disbiosis es una alteración de la microbiota intestinal, el conjunto de microorganismos (beneficiosos) alojados en el intestino.
Disfunción endotelial
La periodontitis se relaciona con la disfunción endotelial, tanto en pacientes sanos como con hipertensión. Se trata de un precursor de ateroesclerosis, que tiene lugar cuando se acumula placa en las arterias.
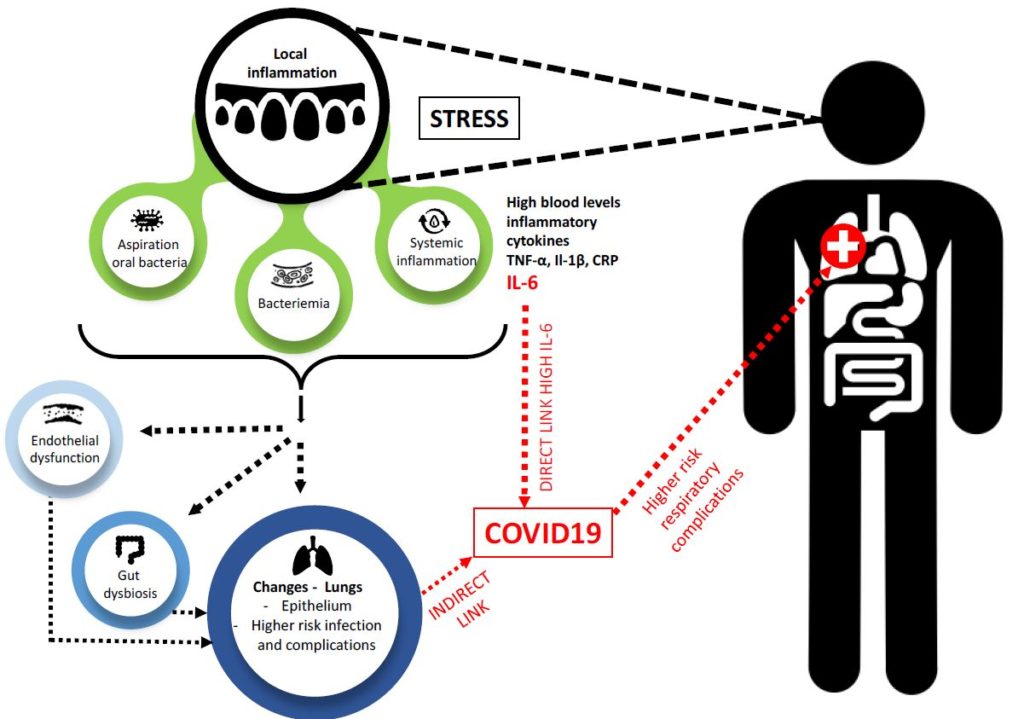
Infografía en la edición de octubre de ‘Journal of the California Dental Association’. Se aprecia cómo la carga bacteriana y la inflamación características de la periodontitis, influyen en el pronóstico de la COVID-19. Incluso el estrés, que estimula la inflamación periodontal, es un factor a tener en cuenta.
Puntos de conexión entre periodontitis y COVID-19
El metaestudio La conexión Boca-COVID identitica las «ruta biológicas» de la relación entre periodontitis y COVID-19.
- La carga bacteriana oral y la inflamación sistémica de la enfermedad periodontal pueden afectar al endotelio pulmonar y a la microbiota intestinal.
- La aspiración de las bacterias orales es otro mecanismo a través del cual los patógenos orales pueden alcanzar el tracto respiratorio e interactuar con el SARS-CoV-2. El resultado: más gravedad y más mortalidad.
- En los pulmones, bacterias y citoquinas como la IL-6 pueden alterar los tejidos pulmonares. Esto lleva a una disminución de la función pulmonar, a un mayor riesgo de infección y a otras complicaciones, sobre todo en pacientes con COVID-19.
- El deterioro de las encías puede afectar la función pulmonar, incluso en las personas sanas.
- La periodontitis hace más probable una COVID-19 severa y con complicaciones. Y lo hace de forma directa, a través de los niveles de IL-6. Y también de forma indirecta, mediante alteraciones en el endotelio pulmonar y en la microbiota intestinal.
- El estrés psicológico crónico también se correlaciona con mayores niveles de IL-6. Y si hay algo que también nos ha traído esta pandemia es estrés, por lo que podría ser un factor de inflamación de las encías y de todo el organismo. Esa inflamación, a su vez, eleva aún más los niveles de IL-6 y el riesgo de complicaciones de la COVID-19.
Un alto nivel de citoquinas IL-6 por periodontitis facilita una COVID-19 con insuficiencia respiratoria
Las citoquinas IL-6, que responden a la infección periodontal, desempeñan un rol especialmente relevante en el empeoramiento de los pacientes de COVID-19 sintomáticos. Los investigadores han demostrado que, a más IL-6, más probabilidades de que el paciente acabe con ventilación asistida.
¿Qué son las citoquinas?
Son unas proteínas cruciales para el funcionamiento del sistema inmunitario.
¿Qué son las tormentas de citoquinas?
Las tormentas de citoquinas son la reacción exagerada del sistema inmunitario de los cuadros más graves de la COVID-19. Estas respuestas sin freno aniquilan no solo a las células infectadas por el coronavirus, sino también a las que están sanas.
Tanto en la enfermedad periodontal como en la COVID-19, la citoquina más relevante en las respuesta inflamatoria desorbitada es la IL-6.
¿Qué significa un alto nivel de citoquinas IL-6?
Un estudio alemán sostiene que los altos niveles de la IL-6 pueden ser un predictor de insuficiencia respiratoria y de la necesidad de ventilación mecánica en pacientes hospitalizados con COVID-19.
La investigación es Level of IL-6 predicts respiratory failure in hospitalized symptomatic COVID-19 patients. Es decir: El nivel de IL-6 predice la insuficiencia respiratoria en pacientes sintomáticos de COVID-19 hospitalizados.
Los niveles elevados de IL-6 incrementan en 22 veces el riesgo de ventilación mecánica en los pacientes hospitalizados por COVID-19.
Hay que destacar que la citoquina IL-6 juega un papel destacado en la persistencia de la inflamación en los tejidos pulmonares y en otros órganos.
Antes de la aparición del nuevo coronavirus, algunos estudios ya habían investigado el potencial rol de niveles aumentados de IL-6 en la exacerbación de otras enfermedades virales. La conclusión es que la IL-6 puede empeorar los síntomas clínicos y facilitar la supervivencia del virus.
Vínculo entre la periodontitis y las enfermedades que empeoran el pronóstico de la COVID-19
La (mala) salud de las encías puede tener un impacto directo en el grado de gravedad de la COVID-19, al agudizar los problemas respiratorios propios de las versiones más severas de la enfermedad.
Sin embargo, la influencia también puede ser indirecta. De este modo, se ha probado a través de numerosas investigaciones que la periodontitis incrementa el riesgo de desarrollar diabetes y problemas cardiovasculares. Ambas son condiciones que sabemos que predisponen a padecer una COVID-19 de peor diagnóstico.
Salud bucal y enfermedades que afectan a todo el organismo
Una buena salud comienza por la boca. Durante los últimos años, los investigadores han dejado claro que la salud bucal tiene una enorme influencia sobre la salud general.
Varios estudios apuntan que citoquinas como la IL-6, que se liberan de forma sistémica (en todo el organismo) para responder a infecciones bucales, causan inflamación en órganos muy alejados de la boca. De esa manera se estimula el desarrollo de enfermedades sistémicas como diabetes, arteriosclerosis (las arterias se van obstruyendo) y enfermedad cerebrovascular.
Y no solo eso, ya que una pobre salud oral puede favorecer e intensificar las complicaciones de patologías como diabetes, enfermedad renal crónica y enfermedades hepáticas.
Mejor salud oral, menos riesgo de patologías de riesgo para la COVID-19
Un estudio publicado en mayo de 2020 subraya la relevancia de la salud bucodental. Y la pone en valor en la medida en que previene el desarrollo de enfermedades subyacentes, como la diabetes, a peores pronósticos de la COVID-19.
La investigación se titula Is there an association between oral health and severity of COVID-19 complications? Lo podemos traducir por Hay relación entre la salud oral y la severidad de las complicaciones de la COVID-19?
La conclusión de este artículo científico es que una buena salud de la boca podría mitigar la capacidad de la COVID-19 para avanzar hacia cuadros graves.
«Los adultos de más edad y las personas de cualquier edad con condiciones médicas serias como EPOC, diabetes, problemas de corazón o enfermedad renal crónica, tienen un mayor riesgo de desarrollar una patología severa por SARS-CoV-2. Al mismo tiempo, una pobre salud oral incrementa el riesgo de desarrollar esas mismas condiciones médicas. Por tanto, mejorar la salud oral en las personas de cualquier edad, al reducir el riesgo de desarrollar enfermedades sistémicas no orales, puede reducir la morbosidad de la COVID-19».
Beneficios del tratamiento no quirúrgico de la periodontitis
En los últimos años, muchos estudios odontológicos han evidenciado que un tratamiento periodontal no quirúrgico reduce los niveles de IL-6 y la inflamación.
Por ese motivo, los tratamientos periodontales podrían proteger a los pacientes de COVID-19 de complicaciones.
Eficacia probada de la terapia periodontal
Un metaestudio de 2019 demuestra que la terapia periodontal reduce los niveles de IL-6 en pacientes con diabetes. En la mayoría de los trabajos citados, se consigue una disminución significativa de los niveles de IL-6 tras un tratamiento periodontal. A matizar que en los estudios revisados se ha excluido a los participantes obesos.
El metaestudio se llama Effect of periodontal therapy on serum levels of IL-6 in Type-2 diabetics. En castellano, El efecto de la terapia periodontal en los niveles de IL-6 en personas con diabetes tipo 2.
También hay investigaciones que prueban el descenso de los niveles de IL-6 en pacientes con otras condiciones sistémicas: hipertensión, síndrome metabólico, arterioesclerosis y enfermedad coronaria.
Estudios en UCIs y residencias de gente mayor
Se han divulgado trabajos sobre los beneficios de la higiene oral y los tratamientos dentales a la hora de disminuir la incidencia de la neumonía y la mortalidad en UCIs y residencias de mayores.
La contundencia de estos estudios hizo que en Brasil se obligase en 2016 a los hospitales con UCI a disponer de un dentista.
El objetivo: menos pacientes de COVID-19 intubados
El mencionado estudio La conexión Boca-COVID analiza qué supone que el odontólogo pueda contribuir a aminorar el riesgo de complicaciones de la COVID-19.
«El impacto de la conexión entre tratamiento periodontal, niveles de IL-6, problemas respiratorios y COVID-19 puede ser potente», según los autores. Las claves son «la alta prevalencia de la enfermedad periodontal en adultos, la alta ratio de transmisión de SARS-CoV-2 […] y la escasez de recursos sanitarios en relación a los pacientes de COVID-19 hospitalizados que requieren ventilación mecánica».
«Los profesionales de la salud dental pueden influir de forma positiva en la pandemia de la COVID-19 a través de la promoción de la salud periodontal».
Propuestas para los odontólogos sobre periodontitis y COVID-19
El estudio La conexión Boca-COVID hace propuestas a los dentistas. Para ello, se basa en sus hallazgos y en las recomendaciones de la American Dental Association (ADA).
- Promoción de la higiene oral para reducir la carga bacteriana y screening para detectar periodontitis.
- Limpieza dental profesional y tratamiento periodontal para reducir la inflamación.
- Test genético de IL-6 para evaluar el riesgo de periodontitis severa. Ciertas variaciones genéticas del gen de la citoquina IL-6 pueden aumentar el riesgo de una periodontitis grave. El detonante es una respuesta exagerada con IL-6.
También te puede interesar

Especialista en Implantología, Periodoncia y Estética Dental. Sus más de 20 años de experiencia en odontología integrada le permiten tener una amplia visión de los planes tratamientos dentales que pueden realizarse y así ofrecer la solución más adecuada a nuestros pacientes.